L’indicazione per la ricostruzione del seno parziale o totale è la chirurgia demolitiva dopo il tumore al seno. Tuttavia, le pazienti con anomalie dello sviluppo (sottosviluppo, asimmetria mammaria, deformità mammaria tuberosa), malformazioni congenite (assenza mammaria, sindrome di Poland) o deformità mammarie dopo trauma o infezione, possono anche beneficiare delle stesse tecniche ricostruttive dei pazienti con tumore mammario. Recentemente, le pazienti con mutazioni genetiche dei geni BRCA-1 o 2 (che presentano un elevato rischio di sviluppare tumori al seno e all’ovaio) che effettuino la mastectomia, rappresentano un gruppo sempre più numeroso.
Le informazioni
Ogni paziente con diagnosi di tumore al seno o a rischio di sviluppare la malattia, dovrebbe essere pienamente informata sulle opzioni ricostruttive disponibili. In realtà, l’unico paese costretto dalla legge federale a fornire queste informazioni alle pazienti affette da tumore al seno sono gli Stati Uniti. In molti altri paesi sviluppati, a causa della mancanza di formazione, i medici e gli operatori sanitari forniscono talora informazioni insufficienti alle malate di tumore al seno, considerando la ricostruzione mammaria una procedura non necessaria.
Il punto di vista della paziente: circa il 50% delle pazienti con carcinoma mammario presenta un forte interesse alla ricostruzione del seno dopo chirurgia demolitiva, e, per quanto solo la metà delle pazienti decida di non procedere, il fatto che l’opzione sia stata offerta trasmette comunque un importante beneficio psicologico.
Informazioni dettagliate dovrebbero essere fornite su tutte le tecniche, in particolare sulle differenze tra ricostruzione con protesi o espansori e ricostruzione con tessuto autologo.
Nel caso in cui una donna decida di non effettuare la ricostruzione del seno, le altre alternative dovrebbero essere illustrate: la protesi esterna, i vantaggi e gli svantaggi della chirurgia conservativa del seno, e i diversi tipi di mastectomia.
Obiettivi della ricostruzione
L’obiettivo finale della ricostruzione della mammella è una forma gradevole e possibilmente la simmetria di entrambi i seni.
Un ulteriore obiettivo della ricostruzione è la ripresa più rapida possibile delle normali attività sociali e professionali. La ricostruzione del seno dopo la mastectomia ha spesso molti effetti positivi sulla donna, in quanto ne migliora l’autostima e il senso di femminilità con benefici anche nella vita sessuale. Si ha pertanto un superamento delle sensazioni emotive di paura, sgomento e depressione legate alla malattia. Si è evidenziato in donne che hanno effettuato ricostruzioni mammarie differite (cioè effettuate a distanza di tempo) come l’aumento dell’autostima si traduca spesso anche in una migliore performance della donna come donna, moglie e madre nell’adempimento dei diversi ruoli sociali e attività professionali. Di conseguenza, le sensazioni negative legate al trattamento iniziale del tumore, con il passare del tempo, vengono ad essere sostituite dalla maggiore consapevolezza di sé.
Alcuni punti da tenere presente sulla ricostruzione del seno:
Infine, se si decide di procedere con la ricostruzione, devono essere considerati due aspetti molto importanti: la tempistica della ricostruzione del seno e la tecnica di ricostruzione chirurgica.
Esistono due principali tecniche ricostruttive: con protesi mammarie (che sono materiali estranei) e con tessuto autologo (il proprio stesso tessuto). La scelta della tecnica spetta alla singola paziente, previa consultazione con il chirurgo plastico.
Fattori che influenzano le scelte ricostruttive
Generalmente, sono considerate candidate alla ricostruzione autologa (ovvero con i propri tessuti) le pazienti che presentano le deformità più gravi, ad esempio quelle che conseguono ad una mastectomia radicale (con asportazione di tutta la pelle della mammella, con danno del muscolo grande del pettorale, con sacrificio dell’areola e del capezzolo, con molte cicatrici) e a seguito della radioterapia.
Inoltre le ricostruzioni con tessuto autologo danno migliori risultati estetici nei seni più voluminosi e quelli con ptosi (caduta del seno) più severa, ma può anche essere frutto della scelta della paziente che voglia perseguire un risultato più naturale.
In caso contrario, può essere presa in considerazione la ricostruzione del seno con le protesi: se il seno è piccolo e senza ptosi la ricostruzione con le protesi sottomuscolari darà buoni risultati estetici. Tuttavia, le pazienti sottoposte a radioterapia non sono buone candidate a questo tipo di ricostruzione.
La nuova metodica di ricostruzione con le protesi messe in posizione prepettorale, ovvero davanti al muscolo grande pettorale al posto della ghiandola mammaria asportata con la mastectomia, permette di raggiungere buoni risultati anche nelle pazienti con seno di dimensioni voluminose e piuttosto sceso.
Ulteriori fattori determinanti
La scelta della tecnica ricostruttiva è anche influenzata dalle necessità oncologiche: in caso, per esempio, di resezioni chirurgiche ampie sarà necessario effettuare una ricostruzione autogena, ad esempio con trasferimento microchirurgico del tessuto (lembi liberi); in caso di radioterapia postoperatoria la scelta ricostruttiva è più complessa e va discussa caso per caso.
Infine, le aspettative delle pazienti influenzano la decisione finale. Le pazienti con elevate aspettative estetiche che richiedano un risultato stabile a lungo termine, beneficeranno indubbiamente di una ricostruzione autologa.
Il seno controlaterale
Per migliorare la simmetria tra la mammella ricostruita e la mammella sana, vengono effettuati interventi di adeguamento della forma e del volume del seno controlaterale che possono includere: mastoplastica additiva, mastoplastica riduttiva o mastopessi.
La vascolarizzazione
Il seno ha un ricco apporto di sangue che proviene da diverse arterie: l’arteria toracica laterale, che ha origine nell’ascella, inoltre vasi provenienti dalle arterie mammarie interne (che originano vicino allo sterno) e dalle arterie intercostali. Il drenaggio venoso avviene attraverso una rete di vene che seguono le arterie e, inoltre, attraverso una complessa struttura di vene superficiali situate nel sottocute. Molte di queste vene sono visibili ad occhio nudo.
Il drenaggio linfatico
Il drenaggio linfatico del seno è costituito da un’ampia rete di vasi linfatici e svolge un ruolo importante in caso di neoplasia: infatti gran parte della linfa viene drenata dalla mammella ai linfonodi ascellari (che sono circa 20-30). La linfa residua viene drenata ai linfonodi situati nella regione parasternali (ai lati dello sterno).
Le due regioni linfonodali ascellari di destra e di sinistra sono collegate tra loro tramite una rete linfatica sul torace; la linfa scorre sotto la clavicola ed alla base del collo il sistema linfatico si connette direttamente con le grandi vene che ritornano al cuore.
Il drenaggio linfatico
Il drenaggio linfatico del seno è costituito da un’ampia rete di vasi linfatici e svolge un ruolo importante in caso di neoplasia: infatti gran parte della linfa viene drenata dalla mammella ai linfonodi ascellari (che sono circa 20-30). La linfa residua viene drenata ai linfonodi situati nella regione parasternali (ai lati dello sterno).
Le due regioni linfonodali ascellari di destra e di sinistra sono collegate tra loro tramite una rete linfatica sul torace; la linfa scorre sotto la clavicola ed alla base del collo il sistema linfatico si connette direttamente con le grandi vene che ritornano al cuore.
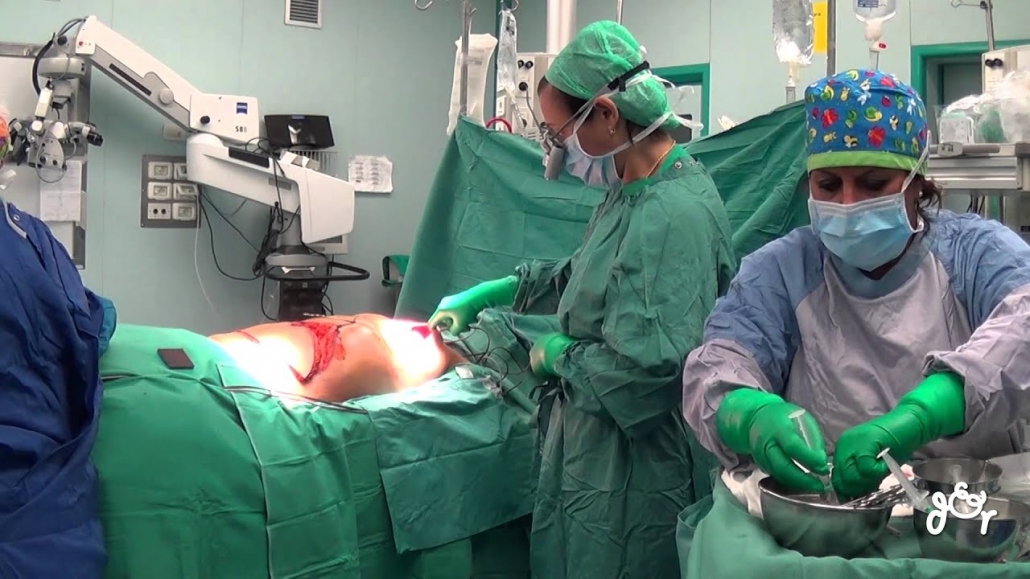



Chirurgia ricostruttiva della mammella – Principi generali
La chirurgia conservativa della mammella, iniziata con gli studi di Umberto Veronesi dei primi anni ’70, provoca una riduzione della ghiandola, in particolar modo se associata a rimodellamento ghiandolare immediato, ma preserva la mammella con indubbi vantaggi anche psicologici. Tuttavia, il successivo effetto della radioterapia può portare ad una distorsione del seno. La pelle e i tessuti molli dell’area irradiata possono diventare edematosi, con un aspetto teso e talvolta indurito. La fibrosi si può estendere anche ai muscoli sottostanti. In questi casi il risultato può comportare un cambiamento nella forma e nel volume del seno.
La chemioterapia neo-adiuvante può aiutare a ridurre la dimensione del tumore preoperatorio e aumentare il numero delle candidate alla chirurgia conservativa del seno.
Per quello che riguarda la tecnica, è facile ottenere buoni risultati se viene resecata una piccola porzione della ghiandola mammaria e si esegue la chiusura diretta del difetto.
Al contrario, senza il supporto del chirurgo plastico, può essere difficile bilanciare l’asportazione di tessuto intorno al tumore sufficiente per ottenere margini oncologici accettabili, mantenendo una forma naturale del seno. La chirurgia plastica, infatti, possiede gli strumenti ricostruttivi che consentono la correzione dei difetti parziali del seno: si può rimodellare la ghiandola mammaria rimanente, o ricostruire con i propri tessuti per ridurre al minimo l’alterazione del seno. La disponibilità dei chirurghi plastici all’interno della breast unit consente al chirurgo oncologo di perseguire margini di resezione più ampi senza preoccuparsi di risultati estetici, e quindi riduce il tasso di ri-escissione. La presenza del chirurgo plastico può quindi influenzare il modo in cui il chirurgo oncologo decide di trattare il tumore del seno.
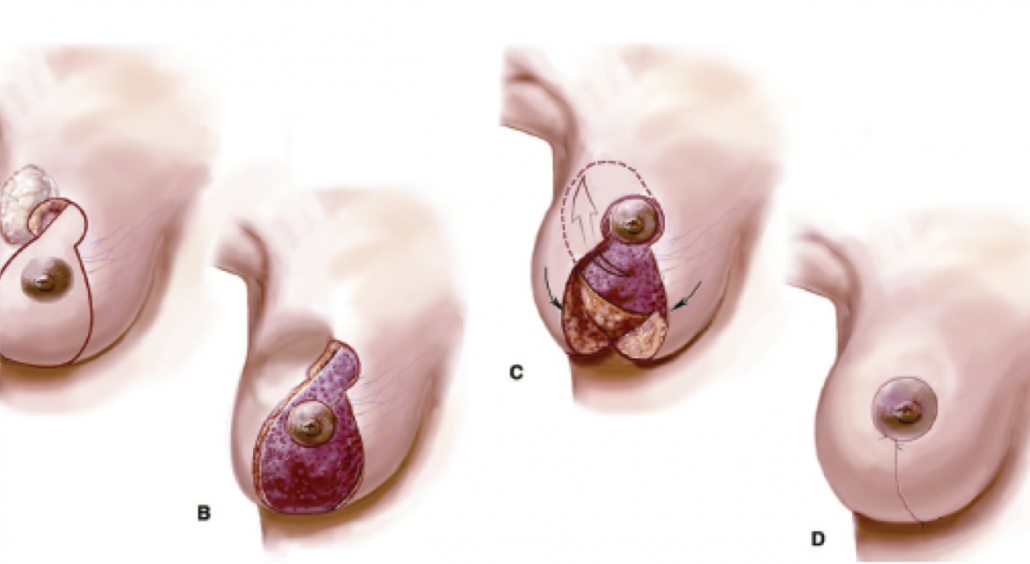
La ricostruzione dopo chirurgia conservativa (chirurgia oncoplastica) si avvale di due metodiche principali:
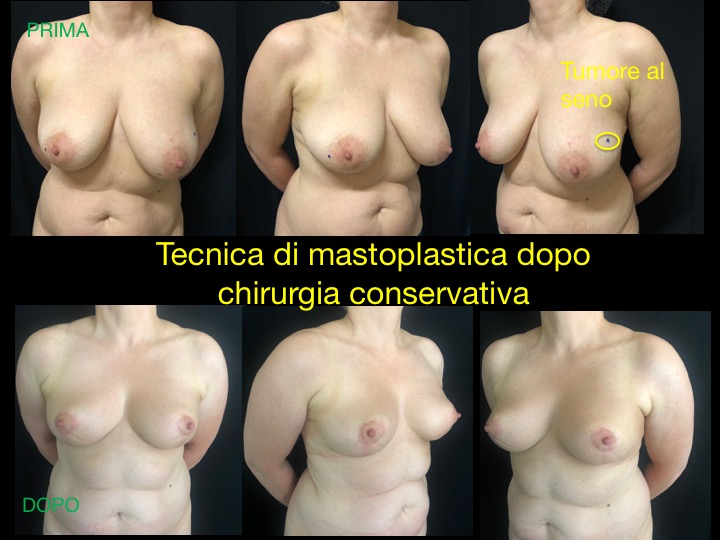
Il chirurgo plastico applicando le tecniche di mastoplastica riduttiva esegue un rimodellamento del restante tessuto ghiandolare allo scopo di formare nuovamente il cono mammario, e contemporaneamente effettua una riduzione del seno controlaterale allo scopo di avere un risultato gradevole e simmetrico.
Esistono una serie di variabili che influenzano la ricostruzione dopo chirurgia conservativa, quali la sede dell’incisione cutanea, la dimensione del seno prima dell’intervento, la percentuale di parenchima mammario asportato, la sede della resezione, l’intensità della radioterapia e la risposta del paziente alla radioterapia.
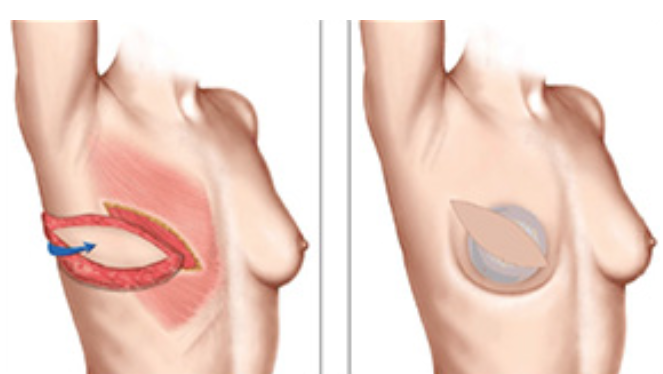
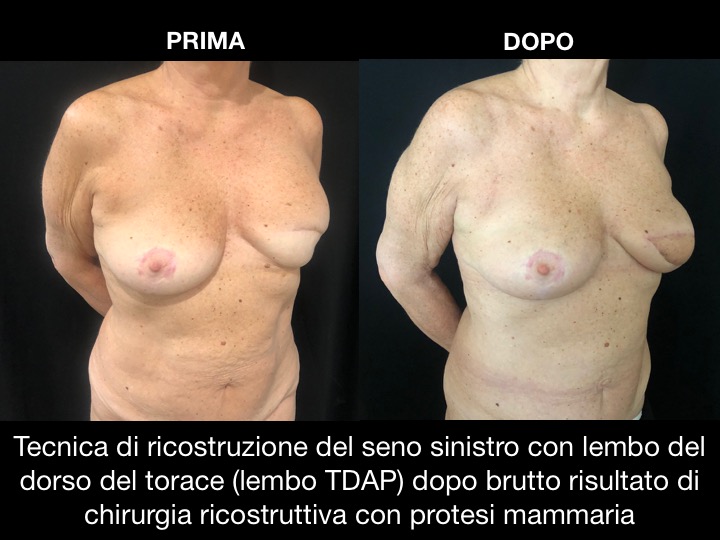
(1) Il lembo muscolocutaneo Latissimus Dorsi “peduncolato” (lembo LD). Il lembo di Latissimus Dorsi (LD) consiste nell’uso del muscolo gran dorsale (il muscolo più grande della schiena) con un’isola di cute e grasso soprastanti, per la ricostruzione parziale o totale della mammella.
Attraverso un tunnel sotto l’ascella, il lembo può essere trasferito sulla parete toracica anteriore. I vasi sanguigni che nutrono il muscolo e la pelle originano nella parte superiore dell’ascella e sono l’arteria e vena ToracoDorsale. Questi vasi non vengono tagliati durante la chirurgia, pertanto il tessuto rimane attaccato. Questo lembo viene quindi descritto come “peduncolato”, in quanto non è richiesta alcuna microchirurgia. È una procedura relativamente sicura e semplice, con risultati cosmetici soddisfacenti.
(2) Il lembo perforante peduncolato sui vasi ToracoDorsali (lembo TDAP = ThoracoDorsal Artery Perforator ). Questo lembo è molto simile al lembo LD, la differenza principale è che il muscolo gran dorsale è inciso lungo le sue fibre per accedere ai vasi sanguigni perforanti e non viene sacrificato né il muscolo né il suo nervo. Quindi, il muscolo Latissimus Dorsi rimane nella sua posizione originale, la sua funzione è completamente preservata, e viene trasferita solo l’isola di cute e grasso.
Entrambe queste tecniche consentono la ricostruzione dei difetti parziali del seno, specialmente nei quadranti centrale ed esterno, ma anche dell’intera mammella.
La ricostruzione post mastectomia, qualora il volume del lembo non sia sufficiente, può richiedere l’aggiunta di una protesi o di grasso. Il principale vantaggio del trasferimento del tessuto dal dorso nella ricostruzione del seno è la sua minore complessità rispetto all’intervento microchirurgico.
Gli svantaggi includono la possibilità di una cicatrice insoddisfacente del sito donatore. Quando viene trasferita una grande quantità di pelle e grasso, il contorno del dorso potrebbe risultare asimmetrico. Anche il colore e la struttura della pelle della schiena sono diverse dal seno. Infine, la sensazione non può essere ripristinata e la contrazione involontaria del muscolo trasferito può a volte essere problematica.
(3) Il lembo perforante LICAP (Lateral Intercostal Artery Perforator). Talvolta, è presente un’abbondanza di tessuto nell’area laterale al seno. Questo tessuto, costituito da cute e dal grasso sottostante, è nutrito da vasi sanguigni chiamati perforanti intercostali . Il lembo LICAP è un lembo simile al TDAP: si può tracciare un’isola ellittica cutanea su questi piccoli vasi, che può essere ruotata in un difetto adiacente, usando i suoi vasi come punto di rotazione, senza necessità di microchirurgia. Anche il lembo LICAP lascia una cicatrice orizzontale sul torace. Questa cicatrice può essere nascosta sotto il reggiseno e il braccio, ed è poco appariscente.
Il lembo LICAP presenta vantaggi e svantaggi simili al lembo TDAP. Si utilizza per i difetti minori nella parte inferiore e laterale del seno, ma anche per le ricostruzioni totali di seno in alcune pazienti
Qualora dopo la chirurgia conservativa residuino piccoli difetti della mammella, questi possono essere corretti a distanza di tempo con il lipofilling.
In molte pazienti è ancora indicata la mastectomia: fattori che influenzano questa decisione sono le dimensioni del tumore, la sede sfavorevole del tumore, la multifocalità o la multicentricità; infine è indicata in caso di recidiva dopo un precedente intervento chirurgico di conservazione del seno e radioterapia. La mastectomia radicale convenzionale nella maggior parte dei casi non viene più eseguita a favore di una mastectomia con risparmio cutaneo.
Il ripristino del volume del seno e il recupero della forma possono essere ottenuti utilizzando sia le protesi che trasferendo il tessuto autologo dall’addome, cosce o schiena. Quando si preveda una ricostruzione immediata, ovvero durante la mastectomia, dovrebbero essere risparmiati il solco sottomammario, il muscolo pettorale e la cute sovrastante. In caso di mancanza di cute, questa deve essere ripristinata con la cute di un lembo (ricostruzione autogena, ovvero con i propri tessuti) o mediante l’uso dell’espansore (ricostruzione con protesi).
Quando si affronta una ricostruzione mammaria differita o secondaria, ovvero eseguita in un momento successivo alla mastectomia, è necessario valutare lo stato post-chirurgico e le conseguenze della radioterapia sulle strutture anatomiche del seno. Una chirurgia demolitiva più aggressiva, dosi più elevate di radioterapia (o maggiore sensibilità alla radioterapia), il numero e il tipo di precedenti tentativi ricostruttivi e l’assenza dell’areola e capezzolo renderanno la procedura ricostruttiva più complessa.
Ricostruzione con protesi
Le protesi mammarie sono essenzialmente palloncini in silicone che mimano la forma del seno; possono essere posizionate sotto la cute o sotto il muscolo pettorale. Il rivestimento esterno del palloncino è solitamente realizzato in silicone e l’interno è riempito con gel di silicone (protesi) o soluzione salina (espansore, che è anche dotato di valvola di riempimento).
Le protesi possono avere forma tonda oppure “a goccia”, cosiddette protesi anatomiche. Queste ultime si addicono maggiormente alla ricostruzione mammaria poiché è preferibile utilizzare una protesi con forma più simile a quella del seno naturale.
Tempistica:
La ricostruzione protesica può essere in unico intervento (DTI=Direct To Implant), con la inserzione diretta della protesi definitiva, oppure in due interventi con l’inserzione dapprima dell’espansore e poi, in un 2° intervento, della protesi definitiva.
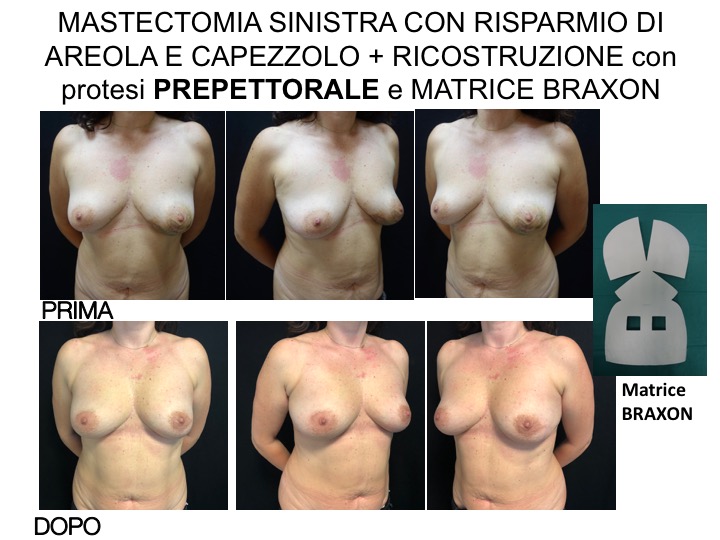
In una ricostruzione immediata, l’incisione può essere posizionata nel solco sottomammario, lateralmente all’areola o sull’areola stessa in caso di mastectomia che risparmia totalmente la cute della mammella (NSM=Nipple Sparing Mastectomy), oppure può asportare l’areola ed il capezzolo nella mastectomia a risparmio parziale di cute (SSM=Skin Sparing Mastectomy). In questo caso, quando si effettua la ricostruzione dell’areola e del capezzolo, si può coprire l’incisione della mastectomia.
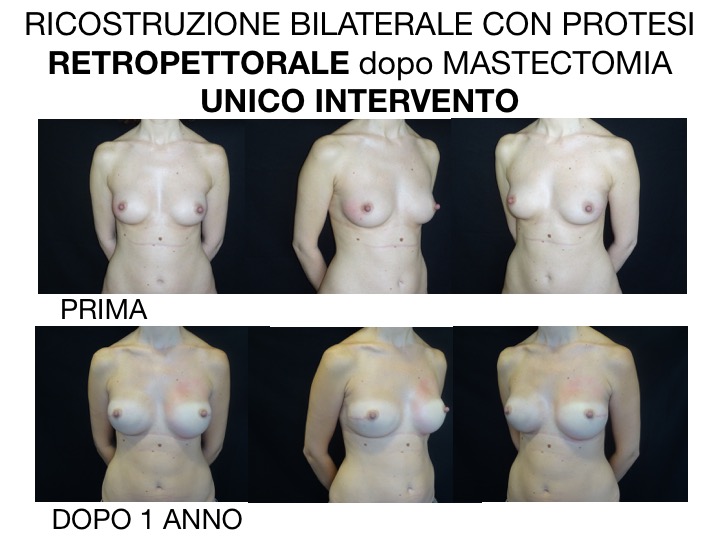
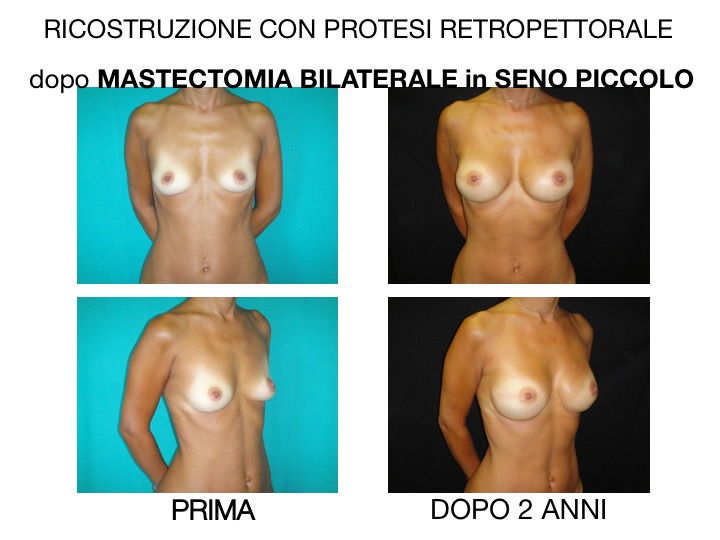
La protesi può essere inserita nella stessa posizione ove era situata la ghiandola mammaria appena asportata qualora l’involucro cutaneo sia abbastanza spesso e ben vascolarizzato (posizione prepettorale), oppure al di dietro del muscolo grande pettorale qualora i tessuti siano piuttosto sottili (posizione retropettorale).
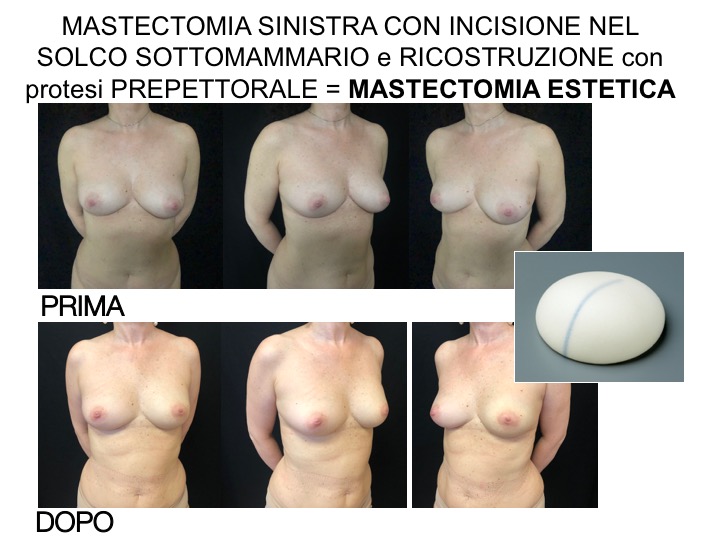
Qualora sia possibile la ricostruzione prepettorale, questa è preferibile in quanto comporta un minore trauma chirurgico, una più semplice ripresa dopo l’intervento, minor dolore, ed un risultato più naturale. Si può eseguire rivestendo la protesi con una Matrice Dermica Acellulata (ADM), ovvero un sottile strato di derma animale decellularizzato che funziona come un reggiseno interno, oppure utilizzando una protesi ricoperta di poliuretano che nell’integrazione con i tessuti circostanti non necessita di uno strato supplementare.
In caso di ricostruzione differita, la cicatrice della mastectomia può essere utilizzata per introdurre la protesi. Una ricostruzione differita con protesi può essere effettuata in unico intervento se la cute è sufficiente o se il seno è relativamente piccolo. In questi casi, la protesi può essere posizionata sotto il muscolo grande pettorale oppure davanti ad esse se i tessuti hanno spessore sufficiente.
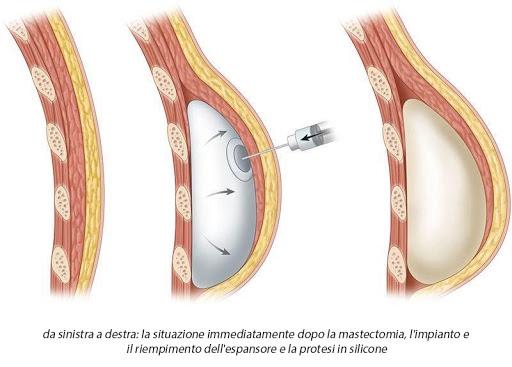
Qualora la ricostruzione sia eseguita in due fasi, durante il primo tempo chirurgico viene posizionato un espansore al di sotto muscolo grande pettorale per creare una tasca per la protesi finale. L’espansore è una protesi collegata ad una piccola valvola attraverso la quale viene riempita gradatamente di soluzione fisiologica. Questo meccanismo consente un aumento graduale del volume dell’espansore. In generale, lo scopo dell’espansore è quello di espandere, ovvero estendere, sia la cute che le strutture muscolofasciali sottostanti prepararle per una protesi permanente. La fase di gonfiaggio inizia circa due o tre settimane dopo l’intervento. Ogni due settimane, l’espansore viene riempito, fino a quando non corrisponde alle dimensioni e al volume dell’altro seno. Durante il secondo intervento chirurgico, l’espansore viene rimosso e viene inserita una protesi permanente. Esistono in commercio anche espansori a permanenza. La procedura è analoga a quella di un espansore temporaneo ma non avverrà la sostituzione con la protesi permanente; ciò consente di evitare il 2° intervento pur mantenendo la possibilità di regolazione volumetrica.
Nel corso di qualsiasi intervento di ricostruzione mammaria si utilizzano drenaggi (durata fino a 2 settimane), e si raccomanda alle pazienti di non muovere e braccia per tutto il tempo di permanenza dei drenaggi.
TIPI DI PROTESI
Le protesi sono notevolmente migliorate nell’ultimo decennio; si è passati da quelle a superficie liscia alle protesi a superficie ruvida (testurizzate), per ridurre l’incidenza di contrattura capsulare (indurimento della capsula intorno alla protesi). Inoltre, la forma degli impianti è passata da tonda ad anatomica per mimare la forma di un seno naturale, ed anche il riempimento interno è stato modificato passando dal tradizionale gel di silicone, a un gel coesivo in modo da evitare diffusione dello stesso in caso di rottura della protesi.
Vantaggi della ricostruzione protesica
La ricostruzione mammaria protesica è una procedura relativamente breve e semplice con un basso rischio di complicanze postoperatorie; non vengono lasciate cicatrici aggiuntive sul corpo e il volume delle protesi può seguire i desideri della paziente.
Svantaggi della ricostruzione protesica
Il principale svantaggio della ricostruzione protesica è l’alta incidenza di complicanze tardive: le protesi, infatti, come qualsiasi dispositivo medico, sono soggette ad usura nel tempo. In caso di complicanze, saranno necessari ulteriori interventi rispetto alla ricostruzione autologa (sostituzione protesi, lipofilling, etc.).
POSSIBILI COMPLICAZIONI
Complicanze precoci
Come con qualsiasi intervento chirurgico, è possibile che si verifichino sanguinamento, infezione e problemi di guarigione delle ferite fino alla necrosi parziale (soprattutto nelle pazienti fumatrici, si consiglia pertanto di smettere il fumo prima dell’intervento); inoltre, trattandosi di materiale estraneo, è possibile un aumento del rischio di infezione attorno alla protesi. Si possono anche verificare raccolte di siero intorno all’impianto, chiamate sieromi.
Complicanze tardive
Non è provato alcun collegamento tra le protesi mammarie e l’incidenza di tumore mammario o di una sua recidiva, di condizioni dermatologiche o di malattie degenerative. Invece, è da segnalare la rara associazione con un tumore dei linfociti, il Linfoma Anaplastico a Grandi Cellule (BIA-ALCL=Breast Implant Associated- Large Cell Lymphoma) che insorge nella parete della capsula periprotesica, stimata in Italia 3:100.000 protesi. Tale rara evenienza si manifesta nel 85% dei casi come sieroma improvviso, che insorge 7-8 anni dopo la chirurgia con protesi, ed in questo stadio è curabile completamente con l’asportazione della protesi e della capsula. E’ importante eseguire un’ecografia mammaria all’anno per studiare la situazione locale post-mastectomia e lo stato delle protesi, e l’ecografia mammaria consente anche di sorvegliare questa rara evenienza.
Nella nostra esperienza, e anche seguendo la letteratura medica, la radioterapia, eseguita prima o dopo l’inserimento di una protesi mammaria, comporta un aumento significativo di tutte queste complicanze. Gli effetti della radioterapia possono durare tutta la vita, e, di conseguenza, molti centri ricostruttivi non usano più le protesi in caso di radioterapia.
Le pazienti devono essere consapevoli che effettuando la ricostruzione mammaria con protesi non è possibile ottenere gli stessi risultati estetici che possono essere ottenuti con la ricostruzione autologa.
Indicazioni alla ricostruzione protesica
Le candidate ideali per la ricostruzione mammaria con protesi sono donne non irradiate con seni piccoli non ptosici; nelle ricostruzioni bilaterali si possono avere migliori risultati estetici.
Inoltre, quando la mastectomia è eseguita attraverso un’incisione posta nel solco sottomammario e la forma del seno lo consente, l’inserzione della protesi ricostruttiva può conseguire un risultato simile a quello di un miglioramento estetico (mastectomia estetica).
Buone candidate sono le pazienti che non desiderano cicatrici aggiuntive in altri distretti corporei o donne con altri problemi medici associati che precludono una lunga procedura chirurgica (malattie cardiache, coagulopatie, breve aspettativa di vita).
È importante sottolineare che la ricostruzione con protesi non è effettuabile nelle pazienti in cui sia stato rimosso l’intero muscolo pettorale, o in cui i lembi della mastectomia siano stati danneggiati o quando sono sia stata effettuata radioterapia.
Ricostruzione mammaria autologa
La ricostruzione mammaria con tessuto autologo rappresenta il “gold standard” per le pazienti con un eccesso di tessuto all’addome o alle cosce. Il seno ricostruito è simile a quello naturale, è morbido e caldo al tatto. Le cicatrici si attenuano nel tempo e il volume del seno cambia in modo corrispondente alle fluttuazioni del peso. La ricostruzione autologa quindi da i risultati migliori, più stabili e a lungo termine. Il tessuto autologo può essere irradiato, se necessario, come parte del trattamento oncologico, sebbene la radioterapia possa indurire parte del grasso e ridurre il volume complessivo della ricostruzione. La ricostruzione autologa è anche la tecnica considerata più economica, poiché raramente è necessario un ulteriore intervento chirurgico. Ciò va a beneficio sia della paziente che del sistema sanitario. Lo svantaggio principale è il tempo operatorio prolungato, dovuta ad una maggiore complessità tecnica. Comporta cicatrici aggiuntive in altri distretti corporei dovute al prelievo del lembo. Inoltre, è possibile che si verifichino complicanze quali la perdita parziale o completa del lembo (rara). Qualsiasi paziente in buona salute può essere sottoposta per la ricostruzione autologa. È indispensabile sospendere il fumo almeno 6 mesi prima dell’intervento.
ADDOME:
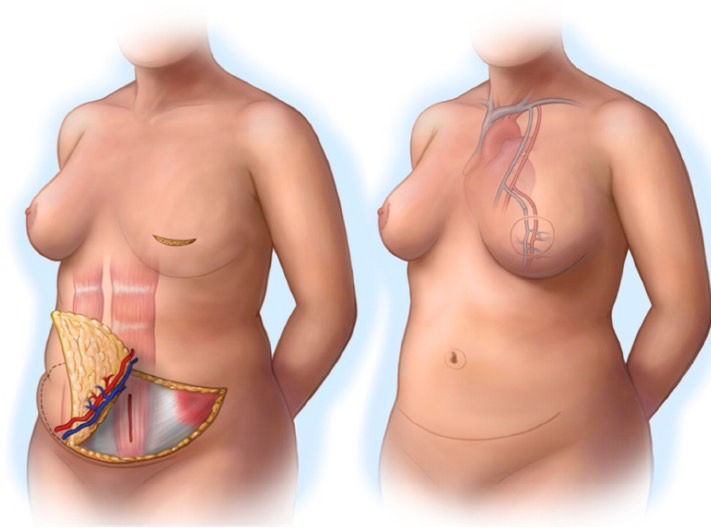
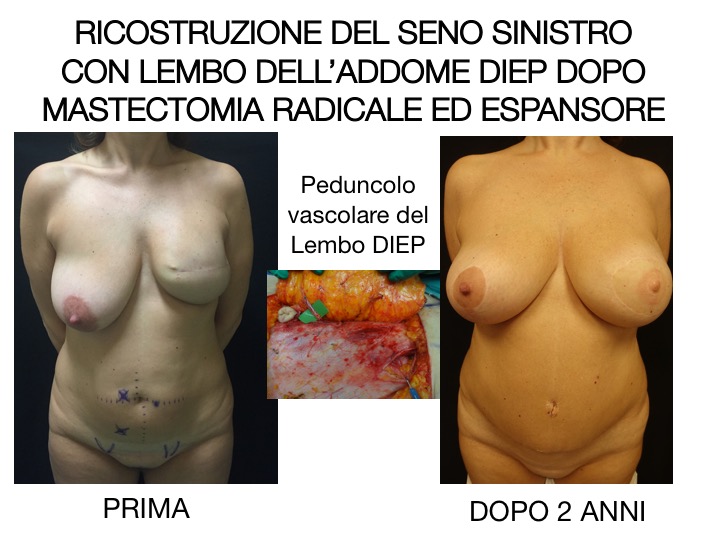
L’addome costituisce una sede ideale per il prelievo del lembo poiché normalmente è una sede di accumulo importante. Pertanto, quando è necessaria una grande quantità di cute e grasso, il lembo addominale DIEAP (Deep Inferior Epigastric Artery Perforator), ovvero basato sui vasi perforanti dell’addome provenienti dai vasi epigastrici inferiori profondi, costituisce la scelta ideale. Molte donne hanno tessuto in eccesso tra l’ombelico e il pube, ed il suo prelievo consente la ricostruzione di mammelle di grandi dimensioni. Inoltre, la chiusura della sede del prelievo addominale comporta una miglioria estetica dell’addome come per un intervento di addominoplastica.
Il grasso di questa regione è morbido, simile alla consistenza naturale del seno. Anche la struttura e il colore della pelle sono simili, e potrebbe essere possibile ricollegare i nervi sensitivi per ottenere una ricostruzione dotata di sensibilità cutanea.
Procedure successive quali il lipofilling, permettono di aumentare il volume mammario qualora il grasso risultasse insufficiente, per raggiungere la simmetria del seno.
Talvolta il lembo addominale può essere prelevato su un altro vaso: l’arteria epigastrica superficiale inferiore e le sue vene comitanti, il lembo così scolpito sarà denominato SIEA (arteria epigastrica inferiore superficiale). La sede di prelievo del lembo DIEAP e del lembo SIEA è la medesima, ma quest’ultimo comporta un minore trauma chirurgico perché la fascia muscolare non viene aperta. Per entrambi i lembi addominali la cicatrice è posizionata sul pube in basso e viene coperta dalla biancheria intima e dal costume da bagno.
Pianificazione preoperatoria
La scelta appropriata della paziente è la chiave per ottenere buoni risultati con le tecniche microchirurgiche. Un’anamnesi dettagliata e un esame obiettivo vengono eseguiti durante la prima visita per evidenziare eventuali altre malattie. La paziente deve essere in buona salute per affrontare una chirurgia prolungata e l’anestesia associata al trasferimento di un lembo libero. Una precedente addominoplastica rappresenta una controindicazione assoluta a un lembo DIEAP o SIEA, e una precedente liposuzione addominale è invece una controindicazione relativa. Se si considera un lembo DIEAP / SIEA, nonostante la precedente liposuzione, è essenziale effettuare un’esame TAC per lo studio dei vasi che nutrono il lembo addominale.
Si consiglia alle pazienti obese di perdere peso per limitare l’incidenza delle complicanze perioperatorie.
Le pazienti devono astenersi dal fumo almeno tre mesi prima dell’intervento chirurgico, poiché il fumo provoca un aumento di 10 volte del rischio di sanguinamento, infezione e ritardata guarigione della ferita.
Le pazienti devono fornire informazioni circa la terapia farmacologica in atto: aspirina e farmaci antinfiammatori non steroidei devono essere evitati per tre settimane prima dell’intervento chirurgico. Potrebbe anche essere consigliato di interrompere il Tamoxifene a causa dell’aumentato rischio di sviluppare trombosi ed embolia.
Alla paziente deve essere fornita una spiegazione esauriente della procedura, compresi i possibili rischi e le complicanze. Vengono spiegati anche il normale percorso assistenziale e la ripresa postoperatoria.
Le indagini preoperatorie comprendono uno studio dell’anatomia vascolare del sito donatore (addome o cosce). Ad esempio, sebbene sia possibile scolpire un lembo DIEAP senza conoscere l’esatta dimensione e posizione dei vasi perforanti, riteniamo che sia più sicuro programmarlo prima dell’intervento: pertanto nel caso del lembo DIEAP viene quindi eseguita di routine un’angioTAC, e si crea una mappa tridimensionale dei vasi perforanti con le loro coordinate centrate sull’ombelico. Vengono valutati non solo la posizione e il diametro dei vasi, ma anche il flusso sanguigno e l’arborizzazione dei singoli rami.
Nei lembi di coscia c’è una minore variazione anatomica; pertanto, l’esame preoperatorio con ecodoppler è di solito sufficiente. Vengono anche valutati i vasi mammari interni, poiché costituiscono i vasi riceventi di scelta nella ricostruzione del seno.
In caso di problemi medici si effettuano ulteriori indagini preoperatorie.
L’ospedalizzazione dura normalmente dai 4 ai 6 giorni, a condizione che non vi siano complicanze.
IL DORSO:
Il lembo perforante dell’arteria toracodorsale (TDAP), il lembo LICAP ed il lembo muscolocutaneo (LD) di Latissimus Dorsi possono essere utilizzati anche per la ricostruzione completa del seno, talora possono richiedere l’inserimento simultaneo di una protesi mammaria o del grasso (lipofilling) per fornire un volume sufficiente. Il lembo di LD può usato come opzione di salvataggio in caso di ricostruzione mammaria precedentemente fallita.
LA COSCIA:
I lembi perforanti dell’arteria femorale profonda (lembo PAP) possono essere scolpiti in caso vi sia sufficiente tessuto adiposo addizionale sul lato mediale della coscia. Questi lembi lasciano cicatrici poco evidenti, simili all’intervento di lifting delle cosce, e dovrebbero essere considerati un’ottima alternativa nelle pazienti che non possono usare il lembo addominale.

La ricostruzione del seno richiede solitamente due fasi: la salienza mammaria viene ricreata utilizzando una protesi o il tessuto autologo; contemporaneamente può essere eseguito l’intervento per migliorare il seno controlaterale, che può anche essere effettuato in un secondo intervento. La fase finale prevede la ricostruzione del capezzolo e il tatuaggio dell’areola.
In caso di ricostruzione mammaria autologa, la forma del seno può essere meno naturale nell’immediato postoperatorio. Nei primi mesi, tuttavia, la gravità migliorerà notevolmente l’aspetto estetico.
Il trasferimento del lembo libero e il modellamento iniziale è solo il primo passo per ottenere una ricostruzione del seno completa e naturale: infatti, il chirurgo può creare un seno inizialmente leggermente più grande. All’incirca 6 mesi dopo, si può eseguire un intervento di aspirazione o riduzione allo scopo di migliorare la simmetria del seno, il che costituisce l’obiettivo finale della procedura.
Se è necessario aumentare il volume, invece, il lembo può essere ingrandito con il lipofilling. È possibile anche un ingrandimento con l’uso di protesi.
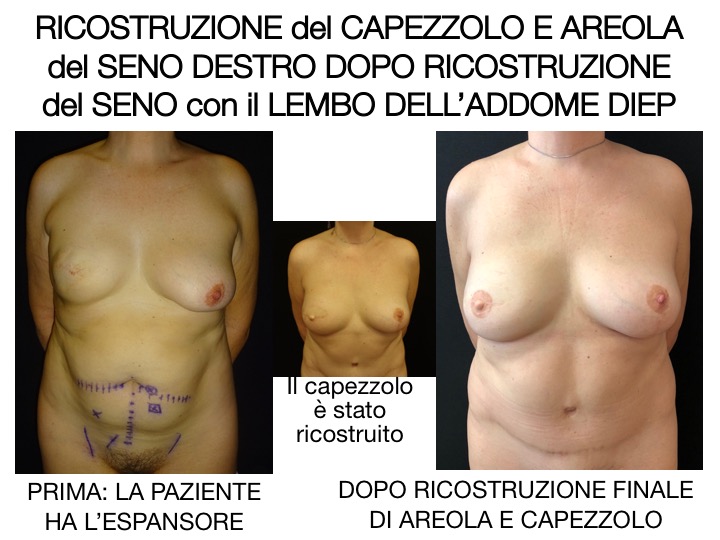
RICOSTRUZIONE DEL CAPEZZOLO
La ricostruzione del capezzolo viene eseguita una volta che il seno ricostruito ha raggiunto la sua forma finale e sia stata ottenuta una simmetria accettabile tra i due seni. La ricostruzione del capezzolo può essere eseguita con diverse tecniche, ad esempio utilizzando la cute già presente sul seno. In questo caso rimane una piccola cicatrice lineare che può essere mimetizzata in seguito tatuando l’areola ed il capezzolo. Oppure si può utilizzare una parte del capezzolo controlaterale, che viene innestata (metodica preferita nelle ricostruzioni monolaterali con protesi), e l’areola viene tatuata nello stesso tempo.
SENO CONTROLATERALE
Si possono effettuare alcune piccole correzioni a livello dell’altro seno. L’obiettivo è raggiungere la simmetria sia nella forma che nel volume. La decisione sull’opportunità di eseguire un intervento chirurgico sul lato non affetto viene discussa con ciascuna paziente all’inizio del processo ricostruttivo.
Eventuali correzioni includono: la mastoplastica additiva, la mastoplastica riduttiva o la mastopessi. Se vi è una condizione di aumento del rischio di tumore al seno può essere presa in considerazione una mastectomia profilattica sul lato non affetto e la ricostruzione bilaterale è offerta come procedura simultanea.
Beautiful ABC © 2020 Tutti i diritti sono riservati | Privacy Policy
Powered by agenzia di comunicazione Square Marketing
A circa 1 donna su 8 viene diagnosticato il tumore mammario. Il 30% si sottopone ad una mastectomia o all’asportazione di buona parte del seno e solo alla metà di queste la ricostruzione avviene immediatamente. Le donne rinunciano oppure vengono sottoposte a interventi successivi che diventano più complessi procrastinando anche nel tempo il recupero della propria immagine corporea e del proprio benessere.
La situazione, inoltre, è diversa di regione in regione. Ad oggi il 90% delle ricostruzioni in contemporanea avviene nel nord e nel centro Italia. Nel meridione, rispetto al centro nord, si effettuano meno ricostruzioni per una minore presenza di breast unit seppure non manchino centri d’eccellenza.
Crediamo che a tutte le donne debba essere data la possibilità di riavere il proprio seno, rapidamente e con le tecniche migliori possibili, lasciando che l’eventuale rifiuto a ricostruirlo sia esclusivamente il frutto di una scelta volontaria e consapevole o che si limiti ai pochissimi casi di tumori che si colgono in fase molto avanzata.
UNICREDIT ag.30060 Policlinico Gemelli
IBAN IT72C0200805314000103916072
Associazione Beautiful
After Breast Cancer Italia Onlus
Sede: Via Massimi, 101- 00136 Roma
C.F.97859200582